CONTROVERSIAS SOBRE MUERTE CEREBRAL
EUCLIDES ESLAVA GÓMEZ
Médico Cirujano. Facultad de Filosofía, Universidad de Navarra.
La determinación médica momento de la muerte es un tema inquietante: aunque se podría suponer que el arte médico tiene esta cuestión resuelta y perfectamente clarificada, en la práctica surgen interrogantes y perplejidad, no sólo entre el público general, sino también entre el personal médico encargado de cuidar a los pacientes en estado crítico. El problema no es de ahora; ha sido una clásica fuente de preocupación la posibilidad de ser enterrado vivo; y a los médicos se les plantea, especialmente en los últimos tiempos, la delimitación entre la muerte del organismo como un todo y la muerte de sus partes constituyentes. Lejos de darse por terminada, la polémica sobre la determinación de la muerte ha aumentado en la última década del siglo veinte, después del rechazo de la muerte cerebral como criterio de la muerte de la persona por el Comité Danés de Ética en 1990.
I. ASPECTOS HISTÓRICOS
El diagnóstico de la muerte ha sido un tema importante en medicina desde los inicios hasta nuestros días. Al estudiar los aspectos históricos de la determinación de la muerte, se puede ver que el desarrollo tegnológico ha ido marcando la actitud de la sociedad ante la muerte y ha sido el contexto en el cual surgió el criterio de la muerte cerebral.
La medicina griega creía que la muerte podía comenzar en los pulmones, en el cerebro o en el corazón, pero que sólo el latido cardiaco distinguía entre la vida y la muerte. Por su parte, el judaísmo consideraba la respiración como el constituyente central de la vida misma. Con el progreso moderno de la medicina y el desarrollo de la respiración artificial y de las técnicas de reanimación, se añadieron nuevas incertidumbres sobre la muerte y su diagnóstico. Para dar más seguridad a la determinación del fallecimiento, se utilizaron varias pruebas nuevas y se describieron los cambios cadavéricos; pero la sociedad comenzó a ver que los criterios médicos eran fruto de un consenso transitorio, y el pánico al enterramiento prematuro fue una característica que se agudizó a finales del siglo XIX.
Con el desarrollo de los estudios de anatomía y fisiología, y de la teoría celular, los avances científicos plantearon el problema de la relación entre la muerte del organismo y de sus partes. Hasta hace pocas décadas, este dilema se solucionaba diciendo que el cese de la actividad cardíaca y respiratoria determina la frontera entre la vida y la muerte; y que, a partir de ese momento, el deterioro orgánico es rápido e irreversible; sin embargo, posteriormente, adquirió más fuerza conceptual el papel del cerebro como integrador y coordinador de todo el organismo. Por otra parte, durante las primeras décadas del siglo veinte, el desarrollo científico disminuyó las perplejidades del siglo pasado, y llevó al optimismo tecnológico: se construyó el primer respirador mecánico, y, mediado este siglo, se usó la estimulación eléctrica para revertir la fibrilación ventricular del corazón y comenzaron los trasplantes (1).
Junto con lo avances tecnológicos apareció un nuevo síndrome clínico llamado "muerte del sistema nervioso" o "coma dépassé" y aumentó la práctica de los trasplantes con órganos tomados de estos pacientes. Se hizo entonces necesario encontrar una justificación para suspender los esfuerzos terapéuticos extraordinarios y para extraer órganos vitales incluso antes de retirar los soportes artificiales. En este ambiente se redactó en 1968 el informe del Comité Ad Hoc de la Universidad de Harvard para examinar la definición de la muerte cerebral, que llevó a definir el "coma irreversible" como un nuevo criterio de muerte (2).
Los "criterios Harvard" fueron muy bien acogidos intemacionalmente, tanto en el sector médico como en el jurídico, pues se veían como la solución a distintos problemas. Muchos representantes de varias confesiones religiosas también los recibieron de modo positivo. Sin embargo, a pesar de la amplia aceptación, desde el primer momento surgieron voces discordantes que hasta hoy no han podido ser rebatidas de modo totalmente satisfactorio (3).
Al concepto de muerte cerebral se le han opuesto objeciones tanto filosóficas como médicas y éticas. Veremos las primeras más adelante. Desde un punto de vista médico, los principales reparos a la muerte cerebral han consistido en que estos criterios identifican, como si fueran sólo una, tres preguntas distintas: cuándo suspender el tratamiento, cuándo muere un paciente y cuándo se puede comenzar a tratado como tal (4). También se le ha criticado desde el inicio el que no haya pruebas tecnológicas ni un grupo destacado de signos clínicos para diagnosticar la muerte cerebral de modo enteramente fiable, para todas las situaciones y sin posibilidad de error (5).
Otras críticas a la muerte cerebral arguyen que fue ideada con precipitación, para permitir los trasplantes de órganos vitales, pero de un modo innecesario. Muchos autores no están de acuerdo en identificar la muerte del cerebro con la muerte de la persona, pues no se trata de lo mismo, aunque tengan una estrecha relación (6). Ofrecer alternativas teóricas para estos mismos problemas y para otros más, relacionados con los conceptos y con el lenguaje, es un aspecto en el que todavía se puede profundizar, y sobre el cual podrían insistir estudios futuros.
II. VARIEDADES DE LA MUERTE CEREBRAL
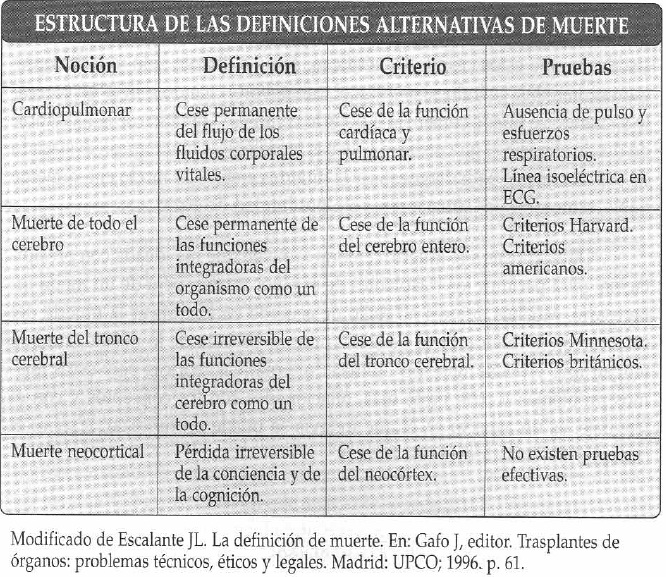
Una manifestación de la coherencia y solidez de estas objeciones ha sido la profusión de criterios surgidos posteriormente a los de Harvard. A los pocos años se proclamaron los de Minnesota, que influyeron en la elaboración de los criterios británicos, y en 1981 se estableció la lista de los criterios americanos. Pero la falta de conformidad no sólo ha llevado al pulular de criterios -que han llegado a ser hasta treinta-, sino también a controversias sobre el grado de compromiso cerebral necesario para diagnosticar la muerte del cerebro (Ver Tabla).

Además de la muerte cardiopulmonar, dentro de la muerte crebral hay tres escuelas que son: la defensora de la muerte de todo el cerebro, ampliamente difundida y aceptada, y que corresponde a los criterios americanos; la que aboga por la muerte del tronco cerebral, sostenida por los colegios médicos británicos; y la más radical de todas, que propugna la muerte neocortical, y que extiende la identificación de la muerte no sólo con la muerte cerebral sino también con la anencefalia y con el estado vegetativo persistente.
Para entender mejor estas teorías sobre la muerte, conviene fijarse en que los problemas sobre el diagnóstico del fallecimiento se han relacionado con tres aspectos médicos diversos: la predicción, la fijación del momento y los signos inequívocos de la muerte, que la segunda cuestión, establecer el momento de la muerte, continúa siendo la más debatida (7).
Las controversias sobre la muerte cerebral nacen de la confusión entre los distintos niveles de análisis: mientras la muerte cerebral total puede situarse en la primera esfera, como pronóstico muy seguro de la muerte, muchos autores lo catalogan en el segundo estrato, como si fuera el evento que fija el momento de la muerte; o inclusive en el tercero, entre los signos inequívocos de la defunción.
En la determinación del momento de la muerte, comparecen tres elementos diferentes: la definición, idea o concepto filosófico de lo que quiere decir morir; los criterios médicos operativos para determinar que la muerte ha ocurrido y las pruebas diagnósticas específicas. El concepto o definición de lo que significa morir es un dato teórico que ilumina la práctica médica, la cual es regulada por los criterios establecidos para constatar la muerte. Asu vez, las pruebas diagnósticas determinan si se cumplen los criterios en un caso concreto (8).
1. Estado actual de las nociones de muerte
La noción tradicional de la muerte cardiopulmonar corresponde al "cese permanente del flujo de los fluidos corporales vitales", y se relaciona con el criterio de la interrupción de las funciones cardiopulmonares, confirmado mediante las pruebas del pulso, el esfuerzo respiratorio y el electrocardiograma (9). Por otra parte, la definición de la muerte de todo el cerebro se refiere al "cese permanente de las funciones integradoras del organismo como un todo". El criterio de esta escuela es el final irreversible de las funciones del cerebro entero -incluido el tronco cerebral-, y las pruebas diagnósticas son las descritas en los criterios americano (10).
En cambio, el concepto de muerte del tronco cerebral es el "cese irreversible de las funciones integradoras del cerebro como un todo". El criterio corresponde al paro de las funciones del tronco cerebral, y las pruebas diagnósticas pueden realizarse a la cabecera del paciente, como indican los criterios Minnesota y los británicos (11). Finalmente, el concepto de muerte neocortical se refiere a la pérdida de la conciencia, de la personalidad y de la cognición. Su criterio es la extinción del funcionamiento neocortical, y no existen pruebas efectivas (12).
Algunos estudiosos han visto la muerte cardiopulmonar como un criterio insuficiente para explicar los casos de pacientes con daño cerebral irreversible cuyo corazón continúa latiendo, y han considerado que la muerte cerebral corresponde al mismo estado de la muerte cardiopulmonar, exceptuando el enmascaramiento del cese de las funciones circulatoria y respiratoria producido por la tecnología artificia (13). Por el contrario, otros autores sostienen que la ventilación artificial no reemplaza la función de los pulmones, sino únicamente la del diafragma y de los músculos intercostales (14).
La muerte de todo el cerebro ha sido la doctrina más aceptada entre las nuevas propuestas, pero ha encontrado desacuerdos respecto a su formulación debido a las incoherencias entre la definición, los criterios y las pruebas (15). En concreto, se ha documentado la persistencia de dos formas de función cerebral en pacientes con muerte cerebral total: la función endocrina dirigida desde el hipotálamo y la actividad eléctrica cerebral. Esta perduración de funciones integradoras corticales o del tronco cerebral impide el cumplimieto del criterio de muerte en esta escuela, que es el "cese irreversible de todas las funciones del cerebro entero" (16) .
La noción de muerte del tronco cerebral, vigente entre los británicos, se determina principalmente por dos funciones: la respiración y la "capacidad para la conciencia" o despertar. Pero esta teoría presenta problemas teóricos, pues la respiración puede sustituirse por la ventilación mecánica; y también podría reproducirse el despertar o "capacidad para la conciencia" al estimular el sistema reticular activador ascendente, como se ha hecho en algunos experimentos (17).
Por último, la muerte neocortical ofrece problemas teóricos y prácticos, al fundarse en la ausencia del contenido de la conciencia. En primer lugar, según esta corriente, los pacientes con anencefalia o en estado vegetativo persistente estarían muertos; pero en los primeros es posible una forma de conciencia y una experiencia del dolor, y en los segundos se trata de un estado relativamente estable, no de una enfermedad terminal ya asimilable a la muerte. En segundo término, si fuera aceptada la muerte neocortical, se cambiaría de una visión fisiológica a otra psicológica, que además no sería fácilmente documentable mediante pruebas de diagnóstico (18).
III CORRIENTES DISCREPANTES
1. Opción filosófica
El debate sobre la muerte cerebral no se limita al campo médico, y muchos malentendidos se deben al descuido de la reíces filosóficas implicadas en esta materia. Ya desde el momento de la elaboración de los criterios Harvard se levantaron algunas opiniones que incidían en este tipo de análisis. Entre ellas destacan las de H. Jonas, P. Byrne y J. Seifert.
H. Jonas denuncia que un objetivo de los nuevos criterios es anticipar la defunción para acceder a los órganos trasplantables en condiciones ideales. Pero lo distingue del otro propósito, que considera válido, referente a la suspensión de los medios extraordinarios. Aboga por el derecho de los pacientes a que el médico no sea su verdugo al continuar sosteniendo artificialmente sus vidas sólo con vistas a otra intervención definitiva y destructora, extraerles los órganos, pues no le parece correcto continuar artificialmente la vida de un cuerpo sin cerebro en beneficio de terceras personas.
Jonas defiende el papel de la filosofía en este problema, pues ayuda a reconocer la "imprecisión" del límite vida-muerte, y de nuestros conocimientos al respecto. Por tanto, para él no es adecuado tomar como exacta la definición de un tema impreciso en sí mismo, ni tampoco lo es aplicar esa definición en la práctica.
En el caso del coma irreversible, este autor aclara que la "muerte del cerebro" no es el fallecimiento de la persona, que sigue siendo un paciente; y que la solución a este problema no es una definición nueva de la muerte, sino el estudio de lo que es el ser humano y la vida humana. También descubre en las nuevas doctrinas un dualismo entre el cuerpo y el cerebro, y aunque no rechaza que las funciones superiores de la personalidad tengan su sede en el cerebro, opina que esta actitud dualista niega al cuerpo extracerebral su parte esencial en la identidad de la persona (19).
Por su parte, P. Byrne afirma que el cese de todas las funciones cerebrales no está ligado necesariamente con la destrucción total del cerebro o con la muerte de la persona humana, y explica que la confusión se origina en la interpretación errónea del término 'muerte' y de su significado. También señala que tratar como muertos a los pacientes en muerte cerebral, o extraerles órganos vitales, es moralmente inaceptable para las principales religiones occidentales, en las que es preferible la presunción de que la vida permanece.
Indica que, según los presupuestos filosóficos de la muerte cerebral, las funciones orgánicas cerebrales tomarían el lugar del alma inmaterial como principio de vida; y señala que son unos principios materialistas incompatibles con las religiones más importantes. Por último, denuncia que las leyes que consideran muerte el cese de la función cerebral constituyen una parte de la eutanasia o conducen a ellas (20).
J. Seifert señala que la definición de la muerte en términos de "muerte cerebral" es confusa y ambigua, y que además no aduce suficientes fundamentos filosóficos sobre las nociones de vida y muerte. También nota que, con este concepto, se cambia la pregunta sobre qué es la muerte por una definición pragmatista que falsea la naturaleza humana. Hace ver que al identificar el cerebro como el lugar del cuerpo donde está la persona, se incurre en un inaceptable "dualismo cartesiano" entre la vida biológica y la vida humana personal. Por eso, plantea retomar a la noción metafísica de muerte como guía ante las dudas, y concluye que el criterio de la vida humana biológica como indicador de vida humana personal es el mejor fundado en vista de la unidad del ser humano (21).
2. Debate contemporáneo
Aunque la muerte cerebral total disfrutaba de gran acogida, las opiniones en contra retornaron su importancia en 1990, cuando el Comité Danés de Ética sugirió volver a la muerte cardiopulmonar, argumentando que la experiencia de la muerte trasciende las perspectivas médica y legal, pues la ciencia no es competente para confrontar los aspectos éticos en toda su complejidad religiosa, moral y humana. Por eso, el Comité basa su enfoque en la "experiencia diaria", poniendo el acento en la relación del paciente con sus familiares (22).
No duda el Comité danés que la destrucción total de la función cerebral significa que el proceso de la muerte ha comenzado y es irreversible, pero establece que sólo se puede declarar muerta a una persona cuando han cesado definitivamente todas las funciones cerebrales, cardíacas y pulmonares, es decir, cuando ha terminado el proceso. También insiste en que los tratamientos deben cesar una vez diagnosticada la destrucción del cerebro, para que el proceso pueda continuar, y los parientes puedan estar presentes para el final. Si bien concluye que el momento de la muerte lo fija el final del proceso y no su comienzo, justifican la extracción de órganos vitales para trasplante diciendo que esta intervención concluye el proceso, pero que no es la causa de la muerte del donante. A partir de la publicación de este informe comenzó una nueva etapa en la historia de la determinación de la muerte, como puede verse en el influjo sobre autores como S. Youngner, R. Truog o A. Shewmon.
S. Youngner, defensor de la muerte cortical, critica la inconsistencia de la muerte cerebral total, que no da ningún valor a los movimientos torácicos, al pulso arterial y al calor corporal de los pacientes que cumplen los criterios de muerte cerebral. Afirma que el actual consenso es frágil y superficial, y que además no ha sido bien entendido por el personal sanitario (23).
R. Truog denuncia las incoherencias entre los niveles de análisis de la muerte cerebral total, tanto entre el criterio y la definición de muerte, como entre las pruebas y el criterio de muerte utilizados. Estudia dos alternativas a esta formulación: la muerte cardiopulmonar, en la cual las pruebas son coherentes tanto con el criterio como con la definición de muerte; y la muerte neocortical, que es la que defiende, pues no presenta las dificultades de la muerte cardiopulmonar para conseguir órganos vitales. Afirma con insistencia que la definición de muerte cerebral, aunque haya sido útil en su momento, se está volviendo obsoleta, porque ya no puede ser útil o relevante (24).
A. Shewmon, que ha defendido sucesivamente la muerte neocortical, la muerte cerebral total y la muerte cardiopulmonar, expresa que, aunque algunos pacientes diagnosticados de muerte cerebral pueden haber fallecido en verdad, no es porque sus cerebros estén muertos, sino a causa del daño multisistémico supracrítico; y que el resto de pacientes "en muerte cerebral pura" (con los otros sistemas orgánicos intactos) no están aún muertos, sino que están fatalmente heridos y en un coma profundo.
Rechaza la explicación según la cual la muerte del cerebro constituye la muerte del hombre porque este órgano es el integrador central del cuerpo. Explica que la sintomatología de la muerte cerebral es más atribuible al daño multisistémico y al shock espinal que a la misma destrucción del cerebro. También afirma que la integración es una propiedad no localizada en un órgano, pues deriva de la interacción mutua entre todas las partes. Con todo, deja claro que su opinión no excluye necesariamente la extracción lícita de algunos órganos vitales de donantes con el corazón parado, siempre que haya habido un tiempo suficiente para asegurar que no habrá reactivación espontánea de la circulación (25).
Esta última observación de Shewmon es novedosa, y sirve como respuesta a las objeciones contra el retorno a la muerte cardiopulmonar, que se basan en que esta noción tradicional de muerte impide realizar los trasplantes. En un trabajo posterior se realizará el estudio de las bases éticas de esta posibilidad, aparentemente contradictoria, pero no tanto si se examina a fondo, de considerar vivo al paciente en estado de muerte cerebral y que, sin embargo, al mismo tiempo sea correcto extraer sus órganos para trasplantarlos (26).
El autor manifiesta su agradecimiento al Profesor Antonio Pardo, de la Univeersidad de Navarra, por su orientación y estímulo.
1 MS. Pernick, Back from the Grave: recurring controversies over defining and diagnosing death in history. En: Zaner RM, editor. Death: Beyond Whole-Brain criteria. Dordrecht: Kluwer Academic Pub; 1988. pp. 17-74.
2 Ad Hoc Committee of the Harvard Medical School to Examine the Definition of Brain Death: A delinition of irreversible coma. JAMA 1968; 205: pp. 337-340.
3 A. Rot, Till Hah van, Neocortical death after cardiac arrest. Lancet 1971 ;2: pp. 1099-1100.
4 D. Daube, Transplantation: Acceptability of procedures and the requirement of legal sanctions. En: Wolstenholme GEW, O'Connor M, editores. Ethics in Medical Progress: with special reference to transplantation. Ciba Foundation Symposium. Boston: Little, Brown; 1966. pp. 188-203.
5 Report of the Special Committee on Organ Transplantation. Br Med J 1970; 1: pp. 750-751.
6 H. Foster, Time of death. NY State J Med 1976; pp. 2187-2197.
7 P. Rodríguez del Pozo, La determinación de la muerte: historia de una incertidumbre. Jano 1993;44: pp. 71-77.
8 JL. Bernat, CM. Culver, B. Gert., On the delinition and criterion ot death. Ann Intern Med 1981;94: pp. 389-394.
9 A. Halevy, B. Brody, Brain death: Reconciling delinitions, criteria and tests. Ann Intern Med 1993;119: pp. 519-525.
10 President's Commision lor the Study of Ethical Problems in Medicine and Biomedical and Behavioral Research. Guidelines for the determination of death. JAMA 1981; 246: pp. 2184-2186.
11 Conference of Medical Royal Colleges and Their Faculties in the United Kingdom. Diagnosis of brain death and diagnosis of death. The Lancet 1976;2: 1089-90. Ídem. Memorandum on the diagnosis of brain death, Br Med J 1979; 1: p. 322.
12 RM. Veatch, Death, Dying, and the biological revolution. New Haven (CT): Yale University Press; 1989. pp. 15-44.
13 AM. Capron, LA. Kass, A statutory definition of the standards for determining human death: an appraisal and a proposal. Univ Penn Law Rev 1972;121(29): pp. 87.118.
14 DA. Shewmon, Recovery from Brain Death: A Neurologist's Apologia. Linacre Q 1997; 64(1):pp. 30-96.
15 SJ. Youngner, ET Bartlett, Human death and high technology: The failure of the whole-brain formulations . Ann Intern Med 1983; 99: pp. 252-258.
16 RD. Truog, JC. Fackler, Rethinking brain death. Crit Care Med 1992; 20: pp. 1705-1713.
17 D. Wikler, AJ. Weisbard, Appropriate confusion over brain death, Editorial, JAMA 1989; 261 (15): p. 2246.
18 JL. Bernat, How much of the brain must die in brain death? J Clin Ethics 1992; 3: pp. 21-28.
19 H. Jonas, Técnica, medicina y ética, Barcelona: Paidós; 1997, pp. 145-58.
20 PA. Byrne, Understanding brain death (disertación). New York, NY: Institute of Human Values in Medical Ethics, New York Medical College; 1988. PA. Byrne, S. O'Reilly, PM.Quay, Death -An opposing viewpoint, JAMA 1979; 242(18): pp. 1985-1990.
21 J. Seilert, is brain death actually death? En: RJ.White, H. Angstwurm, l. Carrasco de Paula, editores. Working Group on the Determination of brain death and its relationship to human death. Cittá del Vaticano: Pontificia Academia Scientiarum; 1992. pp. 95-143.
22 The Danish Council of Ethics. Death Criteria. A report Copenhagen: The Danish Council of Ethics; 1989. Cf. BA. Rix, Danish Ethics Council rejects brain death as the criterion of death. J Med Ethics 1990;16: pp. 5-7.
23 SJ. Youngner, Defining death. A superficial and fragile consensus. Arch Neurol 1992;49: pp. 570-572.
24 RD. Truog, Is il time to abandon brain death?, Hastings Cent Rep 1997; 27: pp. 29-37.
25 DA. Shewmon, The brain and the Organism as a whole: Is brain death really the loss of somatic integrative unity?, III World Congress of Bioethics; 1996 Nov 23; San Francisco, USA. Somatic integrative unity: a nonviable rationale for brain death. Second International Symposium on Brain Death; 1996 Feb 28; La Habana, Cuba.
26 A. Pardo, Muerte cerebral y ética de los trasplantes. Pro manuscripto. Pamplona; 1998.