
 |
Artículo de investigación
Araceli Moreno-Navas1
Irene Gómez-Luque2
Julio Tudela Cuenca3
1 ![]() 0000-0001-5473-2416. Hospital Universitario Reina Sofia de Córdoba,
España. araceli.moreno.navas.sspa@juntadeandalucia.es
0000-0001-5473-2416. Hospital Universitario Reina Sofia de Córdoba,
España. araceli.moreno.navas.sspa@juntadeandalucia.es
2 ![]() 0000-0001-8858-4319. Hospital Universitario Reina Sofia de Córdoba,
España. irene.gomez.luque.sspa@juntadeandalucia.es
0000-0001-8858-4319. Hospital Universitario Reina Sofia de Córdoba,
España. irene.gomez.luque.sspa@juntadeandalucia.es
3 ![]() 0000-0001-7189-4900. Universidad Católica de Valencia, España. julio.tudela@ucv.es
0000-0001-7189-4900. Universidad Católica de Valencia, España. julio.tudela@ucv.es
Recepción: 12/01/2022
Envío a pares: 13/01/2022
Aprobación por pares: 20/07/2022
Aceptación: 11/08/2022
Para citar este artículo / To reference this article / Para citar este artigo: Moreno-Navas A, Gómez-Luque I, Tudela J. Vacuna del virus del papiloma humano: valoración bioética de la discriminación por sexo. Pers Bioet. 2022; 26(2):e2622. DOI: https://doi.org/10.5294/pebi.2022.26.2.2
Resumen
La infección por el virus del papiloma humano (VPH) constituye la causa necesaria, aunque no suficiente, de la enfermedad de transmisión sexual más frecuente en el mundo, responsable del 4,5 % de todos los cánceres en ambos sexos. La vacunación frente al VPH, con niveles de eficacia y seguridad similares en ambos sexos, está dirigida básicamente a mujeres, para reducir la incidencia de infección y sus consecuencias, como el cáncer de cérvix. La transmisibilidad del virus en ambos sexos y la inmunidad colectiva que proporciona la vacunación universal hace que su extensión al sexo masculino constituya una cuestión no solo de salud pública, sino también un dilema bioético relacionado con la protección de la salud y la equitativa distribución de los recursos. Este trabajo aborda el análisis bioético de la extensión de la vacunación contra VPH a ambos sexos.
Palabras clave (Fuente DeCS): Alphapapillomavirus; hombres; lesiones precancerosas; salud pública; transmisión de enfermedad infecciosa; vacunas contra papillomavirus.
Abstract
Human Papillomavirus (HPV) infection is the most common sexually transmitted disease worldwide, responsible for 4.5 % of all cancers in both sexes. HPV vaccination, with similar levels of efficacy and safety in both sexes, is aimed at women to prevent cervical cancer. The transmissibility of the virus in both sexes and the herd immunity provided by universal vaccination makes its extension to the male sex a matter not only of public health but also a bioethical dilemma related to the protection of health and the equitable distribution of resources. This research addresses the bioethical analysis of the extension of HPV vaccination to both sexes.
Keywords (Source DeCS): Alphapapillomavirus; infectious disease transmission; men; papillomavirus vaccines; precancerous conditions; public health.
Resumo
A infecção pelo vírus do papiloma humano (HPV, na sigla em inglês) constitui a causa principal, ainda que não suficiente, da doença de transmissão sexual mais frequente no mundo, responsável por 4,5 % de todos os cânceres em ambos os sexos. A vacinação contra o HPV, com níveis de eficácia e segurança semelhantes em ambos os sexos, está orientada basicamente a mulheres, para reduzir a incidência de infecção e suas consequências, como o câncer do colo do útero. A transmissão do vírus em ambos os sexos e a imunidade coletiva que a vacinação universal promove fazem com que sua extensão ao sexo masculino constitua uma questão não apenas de saúde pública, mas também um dilema bioético relacionado com a proteção da saúde e a equitativa distribuição dos recursos. Nesse sentido, neste trabalho, é abordada a análise bioética da extensão da vacinação contra o HPV em ambos os sexos.
Palavras-chave (Fonte DeCS): Alphapapillomavirus; homens; lesões pré-cancerosas; saúde pública; transmissão de doença infecciosa; vacinas contra papillomavirus.
Introducción
La infección por el virus del papiloma humano (VPH) constituye la causa necesaria, aunque no suficiente, de la enfermedad de transmisión sexual (ETS) más frecuente en el mundo. En el caso del VPH, se transmite mediante contacto directo piel con piel. En relación con su patogenia oncológica, se clasifica en tipos de alto y bajo riesgo oncogénico. Los genotipos mucosales oncogénicos más comunes son VPH 16, 18, 31, 33, 52 y 58. Los genotipos mucosales de bajo riesgo más comunes son VPH 6, 11 y 53 (1).
El inicio precoz de las primeras relaciones sexuales y el número más elevado de parejas sexuales son los factores que contribuyen al aumento de la prevalencia de la infección por el VPH. En los últimos años, se ha producido un auge de la patología relacionada con el VPH a nivel anal en un grupo concreto, considerándolo población de riesgo. Este grupo consiste en hombres que mantienen sexo con hombres (HSH), inmunodeprimidos por el virus de la inmunodeficiencia humana (VIH), y en mujeres con antecedentes de neoplasia previa por VPH.
Las infecciones por VIH constituyen un factor de riesgo relacionado con el incremento en la prevalencia de infección por VPH, y viceversa. El 63 % de los HSH VIH-negativos y el 92 % de los HSH VIH-positivos están infectados por el VPH. El genotipo más común es el VPH 16, siendo este genotipo el que más se asocia con el cáncer anal en hombres (2,3). Otros factores de riesgo asociados al cáncer anal en pacientes infectados por el VPH son el tabaco, edad mayor de 25 años, carga viral de VIH elevada, infección con diferentes genotipos oncogénicos del VPH, incremento en el números de parejas sexuales, antecedentes previos de verrugas anales y ser receptor regular de sexo anal (4). El riesgo estimado de contagio por VPH tras una relación sexual sin protección con una persona infectada por el mismo virus oscila entre el 40 % y el 80 % (4,5). Aunque el preservativo ayuda a prevenir parcialmente la transmisión del VPH durante las relaciones sexuales, hay múltiples estudios que muestran una baja protección frente a la transmisión, sin poder evitar el contagio a través del contacto directo piel con piel, siendo por tanto limitada su eficacia para reducir las tasas de prevalencia de la infección (6). Tanto hombre como mujer pueden ser portadores asintomáticos y transmisores de la infección. Todo esto hace complicado su control poblacional y su diagnóstico sin amplios programas de screening.
Se ha demostrado que la vacunación del VPH en mujeres muestra una gran eficacia y efectividad para la prevención de la infección del VPH, de verrugas genitales y de lesiones preneoplásicas, con hasta un 85 % de prevención pasados 10 años (7). Las vacunas frente al VPH son seguras, el balance riesgo-beneficio es favorable, y su inmunogenicidad es comparable en ambos sexos (7). Existen 3 tipos de vacunas diferentes, con denominación comercial Cervarix®, Gardasil® y Gardasil 9®. Numerosos ensayos clínicos sobre las vacunas para el VPH se han realizado en diferentes países, incluyendo mujeres jóvenes, adultas y recientemente hombres, reconociendo la eficacia sostenida frente a la protección de primoinfección por el VPH (8). La Organización Mundial de la Salud (OMS) recomendó en 2009 la vacunación sistemática frente al virus. En 2014, Estados Unidos y, en 2015, la Agencia Europea de Medicamentos aprobaron el uso de la vacuna nonavalente. En 2019, 124 países tenían ya implementados programas nacionales de vacunación frente al VPH (9). Recientemente, la Sociedad Americana de Cáncer (ACS, por su sigla en inglés) ha actualizado la indicación, recomendando la vacuna rutinaria en niños y niñas, especialmente de entre 9 y 10 años, con el objetivo de alcanzar el mayor beneficio al administrarse antes de las primeras relaciones sexuales, mejorar las coberturas de vacunación y generar una respuesta inmune más potente (9).
Es conocida la transmisibilidad del virus en ambos sexos por igual y la relación con diversos cánceres que afectan a hombres y mujeres, algunos más frecuentes en varones, como es el caso del cáncer de ano y los cánceres de cabeza y cuello, como podemos observar en la tabla 1 (10).
Tabla 1. Neoplasias relacionadas causalmente con la infección persistente por VPH oncogénicos en el hombre y en la mujer*
Lesión |
% atribuible a VPH |
Incidencia: casos por 100.000 personas/año |
Cáncer cervical |
100 % |
10-15 |
Cáncer anal |
85 % |
1 |
Cáncer de vagina |
65 % |
0,5 |
Cáncer de pene |
40 % |
0,5 |
Cáncer de vulva |
40 % |
2 |
Cáncer de orofaringe |
15-35 % |
1,5 |
* Estimación del porcentaje de lesiones neoplásicas atribuibles a VPH en las distintas zonas anatómicas y su tasa de incidencia en la población.
Fuente: Giuliano AR et al. (11).
En España se introdujo la vacunación en el calendario sistemático del Consejo Interterritorial del Sistema Nacional de Salud (CISNS) en 2007, completando su inclusión en todas las comunidades autónomas a finales de 2008. El objetivo del programa de vacunación en España se acordó en 2016 por la Comisión de Salud Pública, centrado en “disminuir la incidencia de la infección por el VPH, con la finalidad de reducir la incidencia de cáncer de cérvix relacionado con los tipos oncogénicos del VPH 16 y 18, recomendando la vacunación de mujeres a los 12 años” (11). El CISNS no incorpora de forma sistemática la vacunación en varones. En 2011, nueve sociedades científicas españolas establecían consensuadamente, tras una valoración individualizada, la recomendación de vacunar a varones, dado el beneficio poblacional de la vacunación universal y el incremento de efectividad que supondría vacunar a ambos sexos; exponen que la vacunación en varones debe considerarse como una estrategia preventiva desde la perspectiva de salud pública en los programas de vacunación sistemática (10).
Por todo ello, analizamos desde una perspectiva bioética por qué en España no está incluida la vacunación del VPH en niños adolescentes en el calendario de vacunación. Una vez comprobada la eficacia, y la relación causa efecto del VPH con cánceres en el varón, ¿es ética esta distinción de sexo? Actualmente, en España la vacunación contra el VPH solo está financiada en niñas, y con bajas coberturas, variando en cada comunidad autónoma (12). Podemos concluir que es la única vacuna con discriminación por sexo.
En este trabajo se formula una valoración bioética de la vacunación contra el VPH en hombres desde las corrientes bioéticas principialista y personalista, y basada en el análisis de los resultados epidemiológicos de la implantación de la vacuna en ambos sexos.
Consideraciones éticas de la vacunación universal
El desarrollo y la implementación de las vacunas implican múltiples dilemas y conflictos éticos. Queremos comenzar describiendo dos de las corrientes bioéticas más usadas a la hora de discutir los problemas éticos, como son el personalismo y el principialismo, para así fundamentar nuestra valoración sobre la importancia de alcanzar una vacunación universal.
La corriente bioética principialista, modelo inicial de la bioética, tiene como absolutos los principios de beneficencia, no maleficencia, autonomía y justicia. Los autores bioeticistas Tom Beauchamp y James Franklin Childress elaboraron este paradigma moral con la aportación del Informe Belmont en 1978, en el que se asientan estos principios fundamentales para proteger los derechos de los pacientes, con el fin de proporcionar una referencia práctica y conceptual en el ámbito de la salud. Estos cuatro principios son concebidos, prima facie, como de obligado cumplimiento, siendo todos del mismo nivel (13).
Diego Gracia jerarquiza estos cuatro principios en dos niveles: una ética de mínimos, entendiéndola como un deber común de todos a cumplir los principios de no maleficencia y justicia, elementos que aseguran la supervivencia de los individuos y garantizan un trato igualitario en el acceso a los bienes que permiten el desarrollo en sociedad, y que además vendrían exigidos por el derecho, y una ética de máximos o privada, que obligaría solo según los valores individuales y que incluye los principios de autonomía y beneficencia. Los principios de no maleficencia y justicia garantizan que los individuos no serán dañados por acción u omisión de una acción, y promoviendo la no discriminación a la hora de distribuir los bienes y recursos sociales (14).
Por otro lado, la corriente personalista tiene la finalidad de promover el bien íntegro de la persona. Sgreccia, padre de la bioética personalista, enumera unos principios como base de esta corriente: principio de defensa de la vida física, valor fundamental de la persona; principio de totalidad de la persona humana, del que deriva el principio terapéutico, por el cual es lícito intervenir en una parte del cuerpo si no hay otra forma de sanar la totalidad del cuerpo, siempre con el consentimiento informado de esa persona, junto con la imposibilidad de curar sin intervención y la esperanza de éxito; principio de libertad y responsabilidad, que establece la vinculación entre la responsabilidad, que implica la correcta ponderación de las consecuencias de las decisiones libres, con el ejercicio de la libertad; y principio de la sociabilidad y subsidiaridad, que destaca la vida individual como bien social, y la persona como centro de la sociedad, lo que implica que debe promoverse el beneficio de toda la organización social, donde serán atendidos de modo preferente quienes más lo necesitan (13). Como puede apreciarse, los principios de ambas corrientes bioéticas están relacionados. La diferencia estriba en que el personalismo se sustenta en una antropología filosófica centrada en el respeto de la dignidad humana, lo que le permite jerarquizar sus principios, siendo el primero de ellos la defensa de la vida física, superando la dificultad de identificar la prioridad entre ellos en los casos en que entran en conflicto, debilidad más cuestionada del principialismo (15).
Metodología
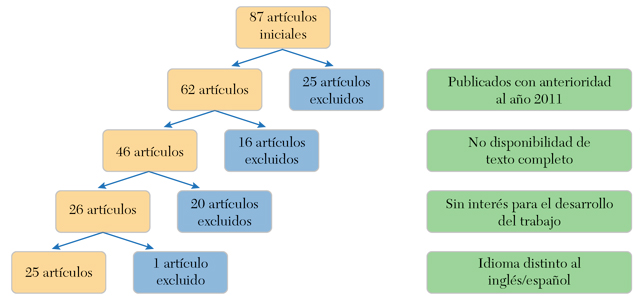
Para la realización de este trabajo se ha llevado a cabo una revisión de la bibliografía publicada hasta la actualidad relacionada con el tema que nos concierne. La revisión se inició en la base de datos PubMed, con las siguientes estrategias de búsqueda: ([anogenital cancer] OR [anal intraepithelial neoplasia]) AND (HPV vaccine) AND (vaccine men) AND (human papilloma virus), y se obtuvieron 87 artículos.
De los 87 artículos iniciales, 25 fueron excluidos por ser publicados con anterioridad al año 2011 (tabla 2). Se escogió dicha fecha ya que fue la primera vez que 9 sociedades científicas españolas establecían, tras una valoración individualizada, la recomendación de vacunar a varones con la vacuna tetravalente. De los 62 artículos restantes, 16 no se seleccionaron por no poder obtener el texto completo. Tras realizar una lectura de título y resumen, finalmente, 20 de ellos fueron excluidos por presentar poco interés o utilidad sobre el tema a desarrollar, y uno de ellos por estar publicado en un idioma distinto al inglés y el español (figura 1).
Tabla 2. Criterios de inclusión y exclusión*
Criterios de inclusión |
Criterios de exclusión |
A partir del año 2011. Artículo completo para su lectura y análisis. Idiomas español o inglés. |
Publicación con anterioridad al 2011. Tema considerado no relevante tras lectura por dos de los autores de este trabajo. |
* Se muestran los criterios de inclusión y exclusión aplicados a los artículos obtenidos tras la búsqueda bibliográfica
Fuente: elaboración propia.
Figura 1. Diagrama explicativo de la búsqueda de artículos científicos en distintas bases de datos bajo los criterios de inclusión y exclusión
Fuente: elaboración propia.
Finalmente, 25 artículos fueron escogidos para su lectura y comprensión. Además, distintas fuentes fueron consultadas por su gran interés y su uso en la práctica diaria en referencia al tema estudiado. Tal es el caso del Programa de Vacunación frente al Virus del Papiloma Humano en España, publicado en 2013; el programa y registro de vacunaciones en la población adulta del Ministerio de Sanidad, publicado el pasado 2018; o el calendario de vacunaciones publicado en 2021 por el Comité Asesor de Vacunas de la Asociación Española de Pediatría.
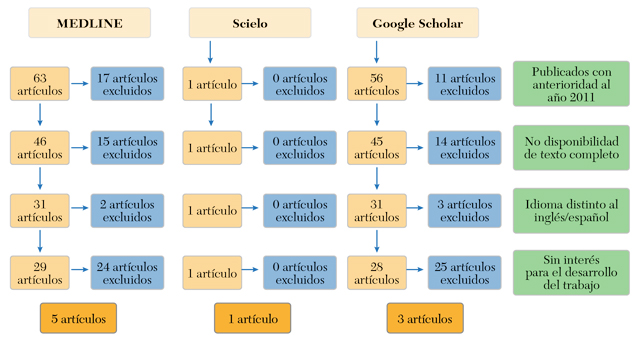
A continuación, se realizó una segunda búsqueda en distintas bases de datos, como Medline, Scielo y Google Scholar, debido a la escasez de artículos en cada una de ellas de forma independiente. Se introdujeron las palabras “ética” OR “bioética principialista” OR “bioética personalista” AND “VPH” AND “vacuna en hombres”. Tras una lectura exhaustiva de los artículos, se seleccionaron aquellos de interés para el trabajo a desarrollar en lo tocante a su aplicación en pacientes varones y sus aspectos bioéticos en la sociedad actual, publicados en revistas de impacto en el campo de la bioética, como Revista de Bioética y Derecho, Acta Bioethica, Persona y Bioética entre otras. Los criterios de inclusión fueron similares a los de la búsqueda anterior, con fecha de publicación a partir del año 2011 y en idioma inglés o español (figura 2).
Figura 2. Diagrama explicativo de la búsqueda bibliográfica en distintas bases de datos según criterios de inclusión y exclusión
Fuente: elaboración propia.
Resultados
Evaluación de los resultados epidemiológicos
En términos epidemiológicos y de salud pública, el número de cánceres provocados al año por el VPH es muy elevado, con una alta morbilidad y mortalidad asociada, lo cual podría evitarse con la vacunación universal.
Los programas de inmunización masivos son un bien público y tienen el objetivo de crear inmunidad colectiva. Para ello se necesita vacunar a un porcentaje muy cercano al 100 % de la población. De esta manera, como la mayoría de las personas son inmunes, las personas no vacunadas también están protegidas, ya que no hay suficientes huéspedes para transmitir el virus (16).
Los resultados obtenidos de los diferentes estudios analizados son alentadores y prometedores para una reducción definitiva de la infección por el VPH a través de la inmunidad colectiva (17,18). Existen evidencias según las cuales los programas de vacunación universal son más beneficiosos para reducir las infecciones y enfermedades por VPH. Además, se sabe que los programas selectivos de vacunación en varones homosexuales no alcanzan coberturas suficientes para obtener los beneficios que proporciona la vacunación en jóvenes de ambos sexos, lo que supone un riesgo mayor de infecciones y enfermedades por el VPH. Si el objetivo de la vacunación es erradicar los VPH de alto riesgo oncológico de la población general, se necesita alcanzar el 70 % de cobertura vacunal en jóvenes de ambos sexos (9).
Como se puede observar en los estudios realizados en Australia, donde la cobertura vacunal en niños es la más alta del mundo, el éxito de un buen programa de vacunación contra el VPH se consigue manteniendo altas tasas de vacunación en niños y niñas. Como sabemos, la rentabilidad es mayor si se realiza en jóvenes, antes de iniciar las relaciones sexuales. Por tanto, el Gobierno de Australia ha financiado e implementado un programa de salud pública para la prevención del VPH con la vacunación universal a la edad escolar, para acercarse así a la eliminación de la enfermedades producidas por el VPH (19). Por ello se prevé la eliminación del cáncer de cuello de útero dentro de 20 años, si se mantienen las altas coberturas de vacunación, de manera que dejaría de ser un problema de salud pública (9).
Se están publicando revisiones sistemáticas de distintos países y metaanálisis que muestran la efectividad de las vacunas entre 2014 y 2018, con datos de 60 millones de individuos y 8 años de seguimiento, que muestran una sólida evidencia del impacto de los programas de vacunación frente al VPH en niñas y niños, con un descenso significativo de infecciones. Se observa un mayor y más rápido impacto ―tanto directo como a través de la protección grupal― de la vacunación en los países con altas coberturas y múltiples cohortes. De ahí la importancia de alcanzar elevadas coberturas, para así asegurar un elevado impacto de la vacunación.
Valoración de la vacunación frente al VPH en hombres
En la actualidad, existen estudios suficientes donde se muestra cómo la vacuna para el VPH proporciona análogos niveles de inmunidad en mujeres y hombres (20,21,22). La mayoría de los sistemas sanitarios la han administrado exclusivamente a mujeres, planteando el beneficio de la inmunidad cruzada cuando la vacunación se produce exclusivamente en el sexo femenino, sin tener en cuenta que los varones homosexuales no se beneficiarían de la vacunación exclusivamente femenina. La vacunación en varones está incluida en el calendario de 37 países. En 2020, Suecia y Portugal la han incluido en su calendario, pero el Gobierno de España sigue limitándola al sexo femenino (9).
En 2011, el Comité Asesor sobre Prácticas de Inmunización (ACIP) recomendó la vacunación rutinaria de hombres jóvenes (18). Australia, uno de los primeros países en financiar e implementar un programa de vacunación contra el VPH, considera que la inclusión de niños en el programa es de vital importancia por razones de equidad, ya que la carga de enfermedad asociada al VPH en hombres es alta, y además reduciría las infecciones en las mujeres (19).
La Asociación Española de Pediatría (AEP), por medio de su Comité Asesor de Vacunas, ha manifestado su desacuerdo con la no implantación de la vacuna contra el VPH en varones, recomendando la vacunación sistemática universal en varones y mujeres a los 12 años para prevenir los cánceres relacionados con este virus.
En España, la incidencia del VPH en varones adultos jóvenes se sitúa en torno al 35 %, y es el responsable de una gran parte de patologías oncológicas en el varón, como el cáncer de pene, y en ambos sexos, como el cáncer de ano, y de cabeza y cuello; estos además son más prevalentes en el hombre (9).
La prescripción financiada por el Sistema Nacional de Salud (SNS) solo a mujeres incrementa la desigualdad. En la Ponencia de Programa y Registro de Vacunaciones del Consejo Interterritorial del Sistema Nacional de Salud (CISNS), elaborada en 2007, sobre la vacuna del VPH en España, se valoró, desde la perspectiva de salud pública, cómo realizar la vacunación, universal o a grupos de riesgo, y los expertos coincidieron en que la vacunación dirigida a grupos de riesgo de infección era menos efectiva que la vacunación universal (23).
Por lo tanto, ¿por qué la exclusión de varones adolescentes? Son muchas las razones por las que resulta indicado vacunar a los varones, tal como se muestra en la tabla 3. No proteger a los hombres disponiendo de las herramientas para ello sería reprobable bioéticamente, ya que niega la protección individual al varón por su sexo.
Tabla 3. Las 10 razones actuales para recomendar la vacunación frente al VPH en adolescentes varones según el último calendario de vacunaciones de la Asociación Española de Pediatría
1 |
Fracción importante de casos en el varón de patología oncológica relacionada con el VPH. |
En nuestro medio, de todos los casos de patología oncológica relacionada con el VPH, una cuarta parte se da en varones. |
2 |
Cáncer de cabeza y cuello y cáncer anal en aumento, sobre todo en varones. |
La incidencia del cáncer de cabeza y cuello y del cáncer anal está aumentando de forma progresiva, sobre todo en el varón. El cáncer anal es tan frecuente en el varón como en la mujer. |
3 |
Cáncer de cabeza y cuello relacionado con el VPH. |
La implicación del VPH en el cáncer de cabeza y cuello, calculada clásicamente en un 20 %-30 % de los casos, parece que es mayor de lo que se pensaba, implicando a toda la vía respiratoria. |
4 |
No hay cribado de las otras patologías oncológicas relacionadas con VPH. |
No existen medidas alternativas de cribado del cáncer relacionado con VPH en varones (pene, anal, cabeza y cuello), a diferencia de lo que ocurre con el cáncer de cérvix en mujeres. |
5 |
Impacto en las verrugas genitales en el varón. |
La carga de enfermedad no oncológica en el varón también es considerable, ya que la mitad de los casos de verrugas genitales se dan en el varón. |
6 |
La inmunidad de grupo generada con la vacunación solo de mujeres es incompleta para los varones. |
La vacunación sistemática frente al VPH solo de las mujeres genera una inmunidad de grupo parcial en los varones, debido a varias razones: Existe un promedio de un 20 %-25 % de mujeres no vacunadas en nuestro medio y que son transmisoras potenciales del VPH a los varones heterosexuales. Hay países que no tienen incluida la vacunación frente al VPH en las mujeres. Dada la alta movilidad e interacción intersexual de los jóvenes actualmente, es muy probable el contacto con mujeres extranjeras no vacunadas. El efecto de inmunidad de grupo observado en algunos países (como Australia) no se ha podido observar en países europeos que han estudiado este efecto. Se especula que la alta movilidad de los jóvenes en Europa dificulta o imposibilita este beneficio potencial. Los hombres que tienen sexo con hombres no pueden beneficiarse de la inmunidad de grupo que se puede generar vacunando solo a las mujeres. |
7 |
Mejora la inmunidad de grupo en la mujer. |
Dado que, por distintas razones, hay mujeres que no están vacunadas, aquellas con prácticas heterosexuales pueden estar protegidas de forma indirecta con la vacunación del varón. |
8 |
Ayuda a la erradicación global de la infección por el VPH. |
Vacunado no solo a las mujeres sino también a los varones se colabora en el objetivo diana de erradicar la infección por el VPH en humanos. Los varones son además los mayores transmisores del virus a nivel mundial. |
9 |
Igualdad-equidad sexual. |
Si la vacuna protege frente al cáncer relacionado con el VPH en ambos sexos, es ético incluir a ambos sexos en las recomendaciones. |
10 |
Autorización para el empleo de las vacunas VPH en el varón y experiencia en otros países. |
Actualmente, las 3 vacunas frente al VPH disponibles están autorizadas para su uso en varones desde los 9 años. Hay 37 países que tienen incluida la vacunación sistemática frente al VPH en varones, como Estados Unidos, Canadá, Nueva Zelanda, Argentina, Brasil, Chile, Panamá, Uruguay, Israel, Alemania, Australia, Bélgica, Croacia, República Checa, Dinamarca, Eslovaquia, Irlanda, Italia, Liechtenstein, Luxemburgo, Noruega, Suiza y Reino Unido. Suecia y Portugal la han incorporado a su calendario sistemático en 2020 y Francia y países Bajos la han anunciado para 2021. |
Fuente: elaboración propia a partir del calendario de vacunación de la Asociación Española de Pediatría (24).
Valoración bioética de la vacunación universal del VPH basada en la corriente bioética principialista
La vacunación infantil constituye la política de salud pública que más eficacia ha mostrado en prevención de las enfermedades. La evidencia científica nos permite afirmar que el beneficio que causa la vacunación (beneficencia) es claramente superior al riesgo previsto, como pueden ser los efectos adversos. Si hay un beneficio probado y seguro, como en el caso de la vacuna del VPH, que supera sobradamente las escasas reacciones adversas, es aceptable y tolerable asumir un umbral de riesgo previsto (no maleficencia).
El derecho a la protección de la salud no implica solo el derecho a curar, también significa prevenir enfermedades. Todo ello está recogido en el artículo 43.2 de la Constitución, en el que se manifiesta que compete a los poderes públicos tutelar la salud pública a través de medidas preventivas (25). De la salvaguarda de la salud pública emanan derechos y deberes, es decir, los ciudadanos tienen el derecho a la protección de su salud, pero también serían destinatarios del deber legal de someterse a las medidas exigidas para la protección de la salud pública en cuanto interés colectivo, como es el caso de la vacunación para evitar la propagación de una pandemia.
El principio de autonomía hace referencia, en este caso, al respeto a la decisión que cada individuo tome sobre vacunarse o no. La ley ampara esta capacidad de decisión autónoma al no obligar en España a los ciudadanos a someterse al cumplimiento del calendario oficial. No obstante, en el caso de la vacunación, la autonomía personal entra en conflicto con el beneficio poblacional. El principal problema que podrían plantear las vacunas, desde el punto de vista de este principio, como política de salud pública, sería el de la existencia o no, en el ordenamiento jurídico español, de un deber legal de vacunarse según las pautas establecidas. Pero es sabido que las normas que regulan la vacunación en este sistema jurídico ―pese a reconocer su especial relevancia en el campo de la salud pública y de la prevención de enfermedades individuales y colectivas (epidemias)― no incorporan una cláusula jurídica de obligatoriedad (25).
Con respecto al principio de justicia, y considerando la salud como un bien primario, deberían articularse políticas que permitan el acceso a los recursos sanitarios a todos los ciudadanos de forma justa y equitativa, sin generar desigualdades. Puede afirmarse que la vacunación es la prestación sanitaria que mejor cumple el principio de justicia, al proteger en la misma medida a toda la población subsidiaria de vacunación. Sabemos que gracias a la inmunidad de grupo los niños no vacunados pueden estar protegidos siempre que la gran mayoría de la población lo esté, pero estaríamos transgrediendo el principio de justicia al poner en riesgo esa inmunidad si no se alcanza una alta cobertura de vacunación, por lo que debería promoverse la vacunación del VPH de forma universal, contribuyendo así a la equidad (26).
Los diferentes calendarios vacunales establecidos por comunidades autónomas en España ahondan en la desigual aplicación de estos recursos. Si la vacuna del VPH se incluyera en el programa de vacunación nacional y se sufragarse con fondos públicos, se evitaría la exclusión de grupos poblacionales con bajos recursos económicos.
Desde la corriente bioética principialista, si se produce un conflicto entre principios, deben priorizarse los de no maleficencia y justicia frente a los de autonomía y beneficencia, por lo que la implantación de la vacunación del VPH con discriminación por sexo, como ocurre en nuestro país, excluyendo a los varones, no cumple con estos principios, propios de una ética de mínimos (14).
Valoración bioética de la vacunación universal del VPH basada en la corriente bioética personalista
El personalismo como teoría bioética permite un análisis más exhaustivo de los dilemas planteados ante la vacunación.
Según el principio de defensa de la vida física, estaría justificada la implantación de la vacuna del VPH en varones, dadas las innumerables evidencias de la relación causal entre el VPH y distintos cánceres en el hombre, así como su eficacia preventiva, ya que preservar la vida física es considerado como un valor fundamental.
El principio de sociabilidad sitúa a las personas en el centro de la sociedad, estableciendo, por tanto, que todos deben beneficiarse de la organización social que se ofrezca. En el marco actual, existe una constante paradoja: por un lado, prevalece el individualismo exagerado que “propugna una absoluta neutralidad estatal”, mientras que, por el otro, se requiere que el Estado favorezca el ejercicio de los derechos individuales sensibles a la interdependencia de unos con otros (27). En general, presentan mayor interés las implicaciones éticas de la práctica sanitaria que afectan individualmente a las personas que aquellas que afectan al grupo. Pero son de mayor importancia las consideraciones éticas en las decisiones sanitarias colectivas, ya que en ocasiones se contraponen los intereses del conjunto de la población a los particulares de personas y entidades (28). Los principios personalistas de sociabilidad y subsidiariedad se basan en la premisa de que el ser humano es un ser social y necesita para su desarrollo tres pilares: el individual (cuidado de la propia vida), el horizontal (cuidado de los otros) y el vertical (apoyo de las instituciones superiores en el cuidado de la comunidad). Todo ser humano se compromete a considerar su propia vida y la de los demás como un bien no solo personal, sino también social, y compromete a la comunidad a promover la vida y la salud de todos y cada uno en términos de justicia social, garantizando el acceso a los recursos disponibles a los ciudadanos que los requieran (29). Por ello, la vacunación debe plantearse como una estructura triangular, en la que cada vértice representa a la persona individual, al prójimo y a la sociedad, unidos bajo una relación necesaria e inquebrantable. No solo se beneficia de la vacunación el sujeto inmunizado, sino que brinda ventajas al resto de individuos y, por ende, a la sociedad en sí. La inclusión del sexo masculino en la vacunación contra el VPH proporciona un bien para el grupo, contribuyendo a la necesaria inmunidad de rebaño. La bioética personalista que enfatiza el desarrollo de las virtudes no está determinada por una visión tecnocientífica con intenciones utilitarias, sino que se centra en la persona, dotada de razón, que debe cuidarse y respetarse, y hacerlo también con los otros (30).
Según el principio de libertad y responsabilidad, las personas son consideradas libres para decidir, pero siempre y cuando se ponderen las consecuencias de estas decisiones sobre la propia vida y la de los otros. Ser una persona libre significa conocer y elegir responsablemente, respecto a uno mismo y respecto a los demás (31). Este principio personalista dota al principio de autonomía antes mencionado de una dimensión transversal, que lo modula y lo orienta hacia el bien común, limitando su aplicación en contextos en los que las propias decisiones pueden ser el origen de daños propios o ajenos.
Los programas de vacunación no obligatorios, como ocurre en España, se fundamentan éticamente en el respeto de los derechos individuales y en el principio de la responsabilidad moral de la sociedad para vacunarse y de los poderes públicos para informar y gestionar programas de vacunación universales (26). En definitiva, las políticas de salud pública en el campo preventivo constituyen uno de los principales retos y logros de la medicina, y como tales han sido consagrados por nuestra Constitución y por las normas encargadas del desarrollo del derecho constitucional a la protección de la salud consagrado en su artículo 43.
En términos de salud pública, la efectividad de la vacunación en un país está condicionada por su cobertura. Cuando esta es muy alta, disminuye el riesgo de contagio drásticamente, incluso en los no vacunados, lo que exige vacunar a ambos sexos (26).
La Organización Médica Colegial de España expresa que los poderes públicos deben poner al servicio de la población todas las vacunas que hayan demostrado su efectividad y seguridad, y los médicos tienen el deber deontológico de promover la vacunación universal (26).
Conclusiones
En la actualidad, tenemos datos suficientes que asocian el VPH con múltiples cánceres en el hombre, al igual que sabemos del incremento de estos cánceres en las últimas décadas. Hay múltiples estudios sobre la eficacia de la vacunación para disminuir la incidencia del VPH y prevenir las lesiones precancerosas que causan en el hombre. Sabemos que dichas vacunas son seguras en hombres.
Como se ha comentado, para que la vacunación de una población sea eficiente, debe tener una alta cobertura para disminuir el riesgo de contagio. Esto no se puede alcanzar en España si se rechaza a la población masculina.
No usar esta medida profiláctica en el sexo masculino, negándole el derecho a proteger su salud y disminuir las probabilidades de enfermar y fallecer por un cáncer, es un dilema ético latente en la actualidad.
Por tanto, aunque en ocasiones no es posible la financiación pública de vacunas con eficacia y seguridad demostrada, como es el caso de la vacuna del VPH en hombres, por no destinarse a ello los recursos económicos suficientes, y aunque las sociedades científicas, como se ha señalado, recomiendan la vacunación universal en ambos sexos, esta omisión plantea un conflicto ético que debe resolverse, lo que compromete a los investigadores a continuar difundiendo esta información y a recomendar la vacunación en ambos sexos por igual.
La promoción de la salud es un cometido esencial de los gobiernos, teniendo en cuenta que es uno de los derechos fundamentales de todo ser humano, sin distinción de raza, religión, ideología o condición económica o social. Entre estos derechos, debe situarse el de la protección frente a las consecuencias de la infección por VPH, que puede lograrse extendiendo la vacunación universal a ambos sexos (32).
Las vacunas son razonablemente eficaces, fáciles de aplicar, registran pocos efectos secundarios y tienen una utilidad extraordinaria para la salud individual y colectiva; son la acción médica que con menor coste produce más beneficios sanitarios, pudiendo llegar a toda la población (26). Las vacunas son consideradas como uno de los logros más importantes de la ciencia médica, evitando un incontable número de muertes desde su introducción hace más de 200 años (33).
La no implantación de programas de vacunación contra el VPH en niños implica tanto negar la protección a los no vacunados como poner en riesgo la inmunidad de grupo. La ponderada evaluación de los principios de justicia y no maleficencia del principialismo, así como los principios de defensa de la vida física, libertad, responsabilidad y sociabilidad y subsidiariedad personalistas, hacen que la extensión de la vacunación contra el VPH a los varones constituya una prioridad a implementar en las políticas de salud pública, por el bien de los afectados y de la sociedad en su conjunto.
Referencias
1 Brianti P, De Flammineis E, Mercuri SR. Review of HPV-related diseases and cancers. New Microbiol. 2017;40(2):80-5. Disponible en: http://www.newmicrobiologica.org/PUB/allegati_pdf/2017/2/80.pdf
2 Wilkin T, Lee JY, Lensing SY, Stier EA, Goldstone SE, Berry JM, et al. High-grade anal intraepithelial neoplasia among HIV-1-infected men screening for a multicenter clinical trial of a human papillomavirus vaccine. HIV Clin Trials. 2013;14(2):75-9. DOI: https://doi.org/10.1310/hct1402-75
3 Zou H, Tabrizi SN, Grulich AE, Garland SM, Hocking JS, Bradshaw CS, et al. Early acquisition of anogenital human papillomavirus among teenage men who have sex with men. J Infect Dis. 2014;209(5):642-51. DOI: https://doi.org/10.1093/infdis/jit626
4 Koskan AM, Fernández-Pineda M. Anal cancer prevention perspectives among foreign-born latino HIV-infected gay and bisexual men. Cancer Control. 2018;25(1):1-8. DOI: https://doi.org/10.1177/1073274818780368
5 Mares Bermúdez J. Vacunación frente al virus del papiloma humano (VPH) y adolescencia. Pediatr Integral 2020;XXIV(8):468.e1-468.e9. Disponible en: https://www.pediatriaintegral.es/publicacion-2020-12/vacunacion-frente-al-virus-del-papiloma-humano-vph-y-adolescencia/
6 Tudela J. Conducta sexual y virus del papiloma humano: nuevos datos. Academia. 8-10. Disponible en: https://www.academia.edu/12109508/Conducta_sexual_y_Virus_del_Papiloma_Humano_Nuevos_datos
7 Álvarez García FJ, Cilleruelo Ortega MJ, Álvarez Aldeán J, Garcés-Sánchez M, García Sánchez N, Garrote Llanos E, et al. Immunisation schedule of the Spanish Association of Paediatrics: 2020 recommendations. An Pediatr. 2020;92(1):52.e1-52.e10. DOI: https://doi.org/10.1016/j.anpede.2020.10.004
8 Villa LL. HPV prophylactic vaccination: the first years and what to expect from now. Cancer Lett. 2011;305(2):106-12. DOI: https://doi.org/10.1016/j.canlet.2010.12.002
9 Álvarez García FJ, Cilleruelo Ortega MJ, Álvarez Aldeán J, Garcés-Sánchez M, García Sánchez N, Garrote Llanos E, et al. Calendario de vacunaciones de la Asociación Española de Pediatría: razones y bases de las recomendaciones 2021. An Pediatría. 2021;94(1):53.e1-53.e10. DOI: https://doi.org/10.1016/j.anpedi.2020.10.002
10 Marès Bermúdez J. Vacunación frente al virus del papiloma humano y adolescencia. Adolescere. 2019;VII(1):67-6. Disponible en: https://www.adolescere.es/la-vacunacion-frente-al-virus-del-papiloma-humano/
11 Ministerio de Sanidad, Consumo y Bienestar Social. Gobierno de España. Vacunación en población adulta. Ponencia de Programa y Registro de Vacunaciones. 2018. Disponible en: https://www.sanidad.gob.es/profesionales/saludPublica/prevPromocion/vacunaciones/programasDeVacunacion/docs/Vacunacion_poblacion_adulta.pdf
12 Ministerio de Sanidad, Consumo y Bienestar Social. Gobierno de España. Revisión del Programa de Vacunación frente a Virus del Papiloma Humano en España. Ponencia de Programa y Registro de Vacunaciones. 2013. Disponible en: https://www.sanidad.gob.es/profesionales/saludPublica/prevPromocion/vacunaciones/comoTrabajamos/docs/PapilomaVPH.pdf
13Garcia JJ. Bioética personalista y bioética principialista: perspectivas. Cuad Bioética. 2013;24(1). Disponible en: http://aebioetica.org/revistas/2013/24/80/67.pdf
14 Feito Grande L. Fundamentos de bioética, de Diego Gracia. Bioètica & Debat. 2011;17(64):8-11. Disponible en: https://www.iborjabioetica.url.edu/sites/default/files/2019-07/64_B_D_es.pdf
15 Insua JT. Principialismo, bioética personalista y principios de acción en medicina y en servicios de salud. Pers y Bioética. 2018;22(2):223-46. DOI: https://doi.org/10.5294/pebi.2018.22.2.3
16 Gamboa-Dennis RA. Discusión en torno a la vacunación profiláctica contra el virus del papiloma humano. Rev Bioética y Derecho. 2019;45(c):111-25. DOI: https://doi.org/10.1344/rbd2019.0.25048
17 Anic GM, Giuliano AR. Genital HPV infection and related lesions in men. Prev Med. 2011;53(suppl. 1):1-14. DOI: https://doi.org/10.1016/j.ypmed.2011.08.002
18 Chandler E, Ding L, Gorbach P, Franco E, Brown D, Widdice L, et al. Epidemiology of any and vaccine-type anogenital human papillomavirus among 13-26 year-old young men after HPV vaccine introduction. J Adolesc Heal. 2018;63(1):43-9. DOI: https://doi.org/10.1016/j.jadohealth.2018.01.005
19 Patel C, Brotherton JML, Pillsbury A, Jayasinghe S, Donovan B, Macartney K, et al. The impact of 10 years of human papillomavirus (HPV) vaccination in Australia: what additional disease burden will a nonavalent vaccine prevent? Eurosurveillance. 2018;23(41):30-40. DOI: https://doi.org/10.2807/1560-7917.ES.2018.23.41.1700737
20 Van Damme P, Meijer CJLM, Kieninger D, Schuyleman A, Thomas S, Luxembourg A, et al. A phase III clinical study to compare the immunogenicity and safety of the 9-valent and quadrivalent HPV vaccines in men. Vaccine. 2016;34(35):4205-212. DOI: https://doi.org/10.1016/j.vaccine.2016.06.056
21 Anderson LA. Prophylactic human papillomavirus vaccines: past, present and future. Pathology. 2012;44(1):1-6. DOI: https://doi.org/10.1097/PAT.0b013e32834d7bd8
22 Hillman RJ, Giuliano AR, Palefsky JM, Goldstone S, Moreira ED, Vardas E, et al. Immunogenicity of the quadrivalent human papillomavirus (type 6/11/16/18) vaccine in males 16 to 26 years old. Clin Vaccine Immunol. 2012;19(2):261-67. DOI: https://doi.org/10.1128/CVI.05208-11
23 Pachón del Amo I, Arteaga Rodríguez A, Martínez Aragón MV, Peña-Rey I, Pérez Gómez B, del Amo Valero J, et al. Virus del papiloma humano. Situación actual, vacunas y perspectivas de su utilización [internet]. Ministerio de Sanidad, Consumo y Bienestar Social. Gobierno de España; 2007. Disponible en: https://www.sanidad.gob.es/profesionales/saludPublica/prevPromocion/vacunaciones/comoTrabajamos/docs/VPH_2007.pdf
24 Álvarez García FJ, Cilleruelo Ortega MJ, Álvarez Aldeán J, Garcés-Sánchez M, García Sánchez N, Garrote Llanos E, et al. Calendario de vacunaciones de la Asociación Española de Pediatría: recomendaciones 2021. An Pediatría. 2021;94(1):53.e1-53.e10. https://doi.org/10.1016/j.anpedi.2020.10.002
25 López López MT, De Montalvo Jääskeläinen F, Alonso Bedate C, Bellver Capella V, Cadena Serrano F, De los Reyes López M, et al. Cuestiones ético-legales del rechazo a las vacunas y propuestas para un debate necesario. Com Bioética España. 2016;1-32. Disponible en: http://assets.comitedebioetica.es/files/documentacion/cuestiones-etico-legales-rechazo-vacunas-propuestas-debate-necesario.pdf
26 Castellano M, García-Guerrero J, Monés J. Deontología médica y legalidad acerca de la vacunación pediátrica en España. Reflexiones a partir del caso de un niño fallecido por difteria y no vacunado. Rev Enfermedades Emergentes. 2016;15(2):85-91. Disponible en: http://enfermedadesemergentes.com/articulos/a43/ENF2016-15-02_special-castellano.pdf
27 Valera L, Ramos Vergara P, Porte Barreaux I, Bedregal García P. Parental refusal to mandatory vaccination in Chile: ethical and legal challenges. Rev Chil Pediatr. 2019;90(6):675-82. DOI: https://doi.org/10.32641/andespediatr.v90i6.1002
28 Gérvas Camacho J, Segura Benedicto A, García-Onieva Artacoz M. Ética y vacunas: más allá del acto clínico. En: de los Reyes López M, Sánchez Jacob M, editores. Bioética y pediatría: proyectos de vida plena. Madrid: Ergon; 2010. p. 229-36.
29 Ñique Carbajal C, Cervera Vallejos M, Díaz Manchay R, Domínguez Barrera C. Principios bioéticos en el contexto de la pandemia de COVID-19. Rev Medica Hered. 2021;31(4):255-65. DOI: https://doi.org/10.20453/rmh.v31i4.3860
30 Sánchez de la Barquera y Arroyo H (editor). Fundamentos, teoría e ideas políticas. Vol. 1 [internet]. 2016. 325 p. Disponible en: https://archivos.juridicas.unam.mx/www/bjv/libros/8/3710/24.pdf
31 Comisión Nacional para la Protección de Sujetos Humanos de Investigación Biomédica y de Comportamiento. Informe Belmont. Principios eticos y directrices para la proteccion de sujetos humanos de investigacion. 1976. Disponible en: https://ori.hhs.gov/education/products/mass_cphs/training_staff/RCRspan/RCRBelmontReport.htm
32 Penchaszadeh V. Bioética y salud pública. Rev Iberoam Bioética. 2018;1-15. DOI: https://doi.org/10.14422/rib.i07.y2018.004
33 Gubert IC, Miranda Montoya MC, Quiroz Malca E. La investigación en vacunas y enfermedades desatendidas: ¿un aspecto relegado en la ética de la investigación? En: León Correa FJ, Sorokin P., editores. Bioética y Salud Pública en y para América Latina. Santiago de Chile: Felaibe; 2015. p. 398-407.